|
Проблема миокардита и современная доказательная медицина
Моисеев В.С. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
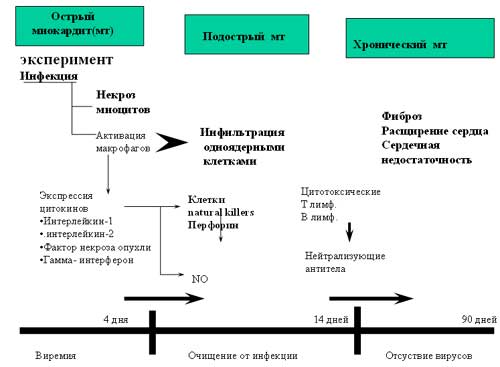
Миокардит – это воспалительное поражение миокарда, гистологическими признаками которого являются воспалительная инфильтрация миокарда, повреждение миокардиальных волокон, миоцитолиз, некроз мышечных клеток. Течение - субклиническое и хроническое с развитием дилятационной кардиомиопатии, подострое, острое, фульминантное. Основными же признаками дилятационной кардиомиопатии являются дилятация камер сердца (КСО ЛЖ>6 см), снижение фракции выброса, сократимости миокарда, появление сердечной недостаточности, аритмии, тромбоэмболии. Клинические проявления у больных дилятационной кардиомиопатией (ДКМП), миокардитом (МТ) и алкогольным поражением сердца (АПС)
Основными этиологическими факторами миокардитов являются: · Инфекции (вирусы, бактерии, грибки, паразиты, риккетсии). Чаще всего пикорнавирусы (коксаки А и В, эхо, полиовирус), реже вирусы инфлуэнцы, краснухи, герпеса, Эпштейн-Барр, цитомегаловируса, гепатита АВС · Иммунологически обусловленные - аллергические (лекарственные) - посттрансплантационные - при системных воспалительных заболеваниях · Токсические (этаноловые, лекарственные, действие физических факторов) · Экспериментальные модели вирусных миокардитов (аналогичные миокардиту у человека) · Коксаки вирус В · Аденовирус · Вирус гепатита С С помощью молекулярной диагностической техники (ПЦР, молекулярная гибридизация) показано персистирование вирусной инфекции в миокарде. Энтеровирусы обнаруживали у 10-53% б-х миокардитом и ДКМП и у 0-50% лиц контроля (Bowles 1986). Из 750 биоптатов миокарда в 600 случаях диагностирован миокардит, в 150 – ДКМП. Вирусная этиология миокардита следующая: 50% - аденовирус, 33% - энтеровирус, остальные – цитомегаловирус. В случаях ДКМП в 20% обнаружен вирусный геном, из них более половины аденовирус, остальные – энтеровирусы. Клеточная инфильтрация более выражена при энтеровирусе (Towbin, Bowles 2003). В препаратах биопсии эксплантированных сердец вирус обнаружен в 45 случаях, энтеровирусный геном – в 1 из 27 препаратов с диагнозом ДКМП, в 1 – лимфоцитарный миокардит (Calabrese 1999). Лекарственные миокардиты и кардиомиопатии могут быть следствием воздействия следующих препаратов:
Гиперчувствительность отмечается к следующим препаратам: · Пенициллин, сульфаниламиды тетрациклин, изониозид, ампициллин, метилдопа, индометацин, клозапин · Токсические: · циклофосфамид, амфетамин, литий катехоламины, теофиллин, барбитураты, хинидин, антрациклин, Миокардит проявляется разными формами, в частности, лимфоцитарный, гигантоклеточный, эозинофильный, грануломатозный (при саркоидозе и болезни Вегенера). Этиология лимфоцитарного миокардита: · Инфекции: вирусы (коксаки А, В, эхо, цитомегаловирус, аденовирус, СПИД), бактерии (МТ, ассоциированный с эндокардитом ревматическим и др.), трипаносомоз (Чагас), спирохеты (Лайм) · Аутоиммунные (СКВ) · Токсические (антрациклины, антивирусные препараты, кокаин, катехоламины)
Цитокины играют важную роль в развитии миокардита, они обостряют МТ, активируя цитотоксические Т лимфоциты и другие провоспалительные феномены, индуцируют NO-синтетезу с повреждением миоцитов. При миокардитах в крови повышено содержание ФНО, ИЛ6, ИЛ1, (колониестимулирующий фактор гранулоцитов). При миокардите, подтвержденном морфологически, по сравнению с ДКМП, находят значительно более высокое содержание в миокарде норададреналина и адреналина. Воспаление при патологии сердца проявляется миокардитом, коронарным атеросклерозом, сердечной недостаточностью, артериальной гипертонией. Биологические эффекты ФНОα – это повышение экспрессии молекул адгезии, ангиогенеза, развития лимфоидной ткани, активации нейтрофилов, тромбоцитов, пролиферации фибробластов, индукции провоспалительных цитокинов ИЛ-1, ИЛ-6, ИЛ-8, ГМКФ.
Гистологические критерии миокардита (МТ)
Клинико-патологические диагнозы у 1230 б-х преполагаемой ДКМП
ДКМП vs Мт Частота доказанного при биопсии миокардита при ДКМП в 15 публикациях (1978-1995 г.г.) составила на 3649 б-х 10,3%, колебалась от 0,5 до 67%. В 38 эксплантированных сердцах диагноз МТ ставился в зависимости от числа биопсий, вчастности, при одноразовой биопсии диагноз МТ установлен в 18%, при 5-кратной биопсий - в 43%, а при 17-кратной биопсий – в 82% (Dec, 1997). У больных ДКМП при отсутствии морфологически воспалительной реакции по данным клинико-иммунологических, иммуноморфологических и вирусологического исследования выделены следующие типы поражения миокарда:
Иммуногистохимия миокарда при миокардитах включает в себя: · Идентификация субпопуляций лимфоцитов · Экспрессия комплекса антигенов гистосовместимости · Молекулы адгезии · Связывание иммуноглобулинов (Maisch, Schultheiss). Клиника и дагностика: Боли в грудной клетке или области сердца с трением перикарда, лихорадка, ускорение СОЭ, повышение в крови КФК и тропонинов (эти проявления отсутствуют у большинства больных). Особенно надо подчеркнуть быстрое развитие сердечной недостаточности и дилятации камер. Диагностические критерии миокардита следующие: · Клинико-инструментальные признаки поражения миокарда (увеличение сердца и сердечная недостаточность, шок) · Признаки воспаления (лабораторные) · Системные воспалительные проявления (серозиты, нефропатия и др.), · Иммунологические лабораторные тесты · Динамичность клинико-инструментальных признаков поражения миокарда, в том числе при иммунодепрессивном лечении Клинические проявления миокардита разнообразны, начиная от незначительных ЭКГ признаков и в редких случаях до острой фатальной сердечной недостаточности. Клинико-патологическая классификация миокардита: · Фульминантный (шок, тяжелая ЛЖ дисфункция с полным выздоровлением или смертью, без эффекта иммунодепрессии) · Острый (СН с дисфункцией ЛЖ с улучшением или переходом в ДКМП, иногда под влиянием иммунодепрессии) · Хронический активный (СН с дисфункцией ЛЖ, морфологческим подтверждением, развитием ДКМП без эффекта иммунодепрессии) · Хронический персистирующий (с норм.ф-цией ЛЖ и морфологическим подтверждением). Клинические варианты миокардитов следующие: · Тяжелый острый миокардит (фульминантный миокардит) - быстро заканчивается летально или выздоровлением при лечении; · Миокардит с общевоспалительной реакцией (нефрит, серозиты) и поддающийся терапии преднизолоном; · Миокардит с повторными обострениями с нарастанием сердечной недостаточности требующими назначения преднизолона; · Миокардит с медленно прогрессирующей дилатацией и гипертрофией сердца, трудно отличимый от кардиомиопатии. Диагноз фульминантного миокардита включает в себя следующие симптомы: · Лихорадка с ознобом, катарральные явления в начале заболевания без лейкоцитоза - вирусная природа. · Боли в грудной клетке и верхней половине живота - плевродиния (?), проявление вируса коксаки · Клиника с быстрой дилятацией камер, отрицательная динамика ЭКГ (нарушения ритма и проводимости), кардиогенный шок. · Морфологически – миокардит. Трудности диагноза миокардита у молодых пациентов проявляются при дифференциации его с астено-вегетативными проявлениями и с кардиалгиями, а у пожилых - с ИБС (наличие факторов риска, очаговость поражения).
Особого внимания требует патология ассоциированная с гигантоклеточным миокардитом, вчастности, такие признаки, как воспаление (язвенный колит, миастения, тиреоидит, ревматоидный артрит, пернициозная анемия), опухоли (тимома, рак легкого, лимфомы) и гиперчувствительность (силикон). Радионуклидная и МРТ диагностика при МТ · Сцинтиграфия с галлием-67 · Изображение с лейкоцитами, меченными технецием-99m · Изображение c антимиозиновыми антителами, меченными индием-111 · МРТ с контрастированием парамагнитными препаратами
Иммунологические показатели при миокардитах:
Недостатками указанного исследования являются отсутствие стандартизации и малая доступность. Иммунологическая классификация заболеваний миокарда с дилятацией (Maisch B.2003)
кардиоЛЦ-лимфоцитотоксичность, М-экспрессия на миоцитах, Также надо учитывать наличие следующих факторов:
Исходы: Спонтанное улучшение и выздоровление наблюдают у 30% б-х лимфоцитарным миокардитом, но не встречается при грануломатозном и гигантоклеточном миокардитах (Dec W., McNamara D.2004). Лечение: При наличии клинико-иммунологических признаков активности миокардита применяются глюкокортикостероиды (преднизолон 20-60 мг/сут.) иногда в сочетании с азатиоприном, циклоспорином. Критерии эффективности иммунодепрессантов при лечении миокардитов следующие: 1) улучшение сократительной функции сердца (фракции выброса) в первые дни после начала лечения; 2) морфологическая динамика мало информативна. В рандомизированном исследовании у больных миокардитом, подтвержденном при биопсии миокарда, применение иммунодепрессантов (преднизолона, азатиоприна, циклоспорина) не привело к увеличению выживаемости (Mason,Connell, 1995). Возможные причины низкого эффекта иммунодепрессантов: включение в исследование больных по морфологическому критерию не исключает объединение пациентов вирусным и аутоиммунным поражением. Определенный интерес представляет антивирусная терапия острых миокардитов, которая включает следующие препараты:
Опыт подобного лечения весьма ограничен (десятки больных), контроль недостаточен, результаты неубедительны, часть исследований прекращены на разных стадиях до получения окончательных итогов. В клинике убедительных данных, подтверждающих эффективность применения НПВС, не получено. В эксперименте ибупрофен увеличивает чувствительность к вирусу, индометацин и аспирин не эффективны при аутоиммунном миокардите. Новые подходы к лечению миокардитов подразумевают применение иммуноглобулинов в/в, адсорбцию IgG, антител к ТНФ, ингибицию NO (пимобендан), применгение иммунодепрессанта - такролимуса. При фульминантном миокардите в ряде случаев достаточна временная поддержка гемодинамики с помощью добутамина или искусственного левого желудочка. Отдаленный прогноз у этих больных более благоприятен чем при подостром и хроническом миокардите (McCarty E.2000). Что касается применения бета-агонистов, можно сказать, что добутамин имеет преимущество перед допамином при ХСН благодаря своему меньшему адренэргическому действию на сосуды с умеренным сосудорасширяющим эффектом.
РЕЗЮМЕ
ПРОБЛЕМЫ
o Быстрое развитие сердечной недост-ти на фоне выраженных иммунологических сдвигов, хороший эффект преднизолона. Обсуждалась роль инфекции (рожистое воспаление), лекарств (тетрациклин), алкоголя. В последующие годы ухудшения наблюдались после алкогольных эксцессов с отриц. динамикой ST-T сегмента на ЭКГ.
Ds: миокардит с сердечной недостаточностью Быстрое развитие СН после пневмонии с эффектом преднизолона, увеличением ФВ. Не исключается ИБС, за которую говорит очаговость с зоной асинергии в перегородке, против - отсутствие факторов риска, коронарных болей. Возможна алкогольная природа - анамнез, повышение трансаминаз, отсутствие уменьшения размеров камер сердца. Улучшение может быть связано с абстиненцией, режимом, лечением каптоприлом и карведилолом (β-блокатор)
Лечение ДКМП: У больных ДКМП с включением энтеровирусов или аденовирусов в миокард (биопсия), леченных интерфероном-бета, наблюдаеится длительное улучшение и исчезновение включения вируса в геном (Kuehl U. 2001). По данным рандомизированного исследования на 40 больных с ХСН (в большинстве случаев с диагнозом ДКМП) в/в введение иммуноглобулина 1 раз в неделю в течение 6 месяцев давало противовоспалительный эффект (повышение в плазме ИЛ 10, антагонистов рецепторов ИЛ-1, рецепторов ФНО), улучшение клинического состояния со стабилизацией гемодинамики с достоверным повышением ФВ левого желудочка. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||